a. 問診のポイント
通常、成人の糞便量は約 150g/日、糞便中の水分量は約100~150ml/日に濃縮されており、下痢は「1日の糞便中の水分量が 200ml以上(または、1日の糞便の重量が
200g以上)」と定義されている。
小腸に流入する1日の水分は、経口摂取の水分量2L、唾液量1L、胃液量2L、膵液量2L、胆汁1Lで、その他腸液が1L分泌される。回盲部を通過する水分量は1.5~2Lであるので、小腸で7~8Lの水分が吸収され、さらに大腸で1.5L程度が吸収される。
下痢は、その発生機序から浸透圧性下痢、滲出性下痢、分泌性下痢、腸管運動異常による下痢、active ion transport異常による下痢、その他(病態生理不明)の6型に分類される。これらのメカニズムが単独で作用することはほとんどなく、大部分の下痢は上述のいくつかが組み合わさって生じる。しかし、問診、診察から主たる下痢の発生機序を類推することは、診断や治療方針を決定する上で極めて重要である。
問診は、①下痢の回数、②便の性状(外観、量、臭気)、③発症形式(急性、慢性)、④経過(進行、増悪・寛解)、⑤増悪あるいは寛解因子(食事、服薬との関連)、⑥随伴症状(悪心・嘔吐、腹痛、発熱、便意の変化、体重減少)の有無、⑦生活歴(海外渡航歴、職歴、飲酒歴)、⑧薬物服用(下剤、鎮静剤、抗生物質)、⑨既往歴(開腹手術、アレルギー疾患、膠原病、尿毒症、糖尿病、甲状腺機能亢進症など)、⑩集団発生の有無などについて注意深く行う。
n 浸透圧性下痢
吸収されにくい高浸透圧性の溶質が腸管内に多量に存在するため、水分が腸管内腔に移動して起こる下痢である。下痢は食物摂取により起こり、絶食により止まる。腹部手術(胃切除、回腸切除)、放射線治療、膵炎などの既往の有無について問診する。さらに、ソルビトール、ラクツロース、下剤、制酸剤(Mgを含有するもの)などの薬剤服用についても聴取する。また、体重減少、悪臭のある便、水洗便所の水に脂肪滴浮遊など吸収不良症侯群を示唆する症状もよく聴くことが大切である。
n 滲出性下痢
腸の炎症により腸管壁の透過性が亢進し、多量の滲出液が管腔内に排出されるために起こる。下痢は食事により増強するが、絶食しても完全には止まらない。便にはしばしは血液、膿、粘液が付着する。食中毒の原因となりうる食物の摂取、海外渡航を含む旅行歴、炎症性腸疾患の既往などについて問診する。
n 分泌性下痢
消化管粘膜の分泌の異常亢進によって起こる。cyclic AMPを介する場合と介さない場合の二つの機序があり、各種消化管ホルモンやエンテロトキシンが関与している。大量の水様性下痢を特徴とし、絶食にても消失しない。難治性潰瘍の既往、下痢患者の家族歴、下剤服用歴、開腹手術歴、旅行歴、小腸疾患の既往などについて問診する。
n 腸管運動異常による下痢
腸管運動の亢進によって起こる場合と、低下によって起こる場合とがある。後者では、小腸内容物の通過遅延によって小腸内に細菌が増殖し胆汁酸の脱抱合を惹起するため、脂肪や水の吸収障害が起こり下痢となる。下痢便に粘液が混入することはあっても、血液、膿の混入はみられない。過敏性腸症候群では、夜間睡眠中に下痢で覚醒することはほとんどない。
n active ion transport異常による下痢
先天性にCl-の回腸における吸収が障害されているために起こる。小児にみられる稀な疾患で、絶食により下痢は消失ないし軽減する。
n その他
Addison病、副甲状腺機能低下症、肝硬変、Mg欠乏症などでみられる下痢の病態生理は現在のところ不明とされている。
b. 診察のポイントと検査
診察はまず意識状態、体温、脈拍、血圧、皮膚所見(湿潤、緊張度の低下)からショック症状・脱水症状・浮腫・貧血の有無、栄養状態などを診て、全身状態をすばやく把握する。腹部は抵抗や圧痛、とくに反跳痛などの腹膜刺激症状の有無を診る。また腹部膨隆、鼓腸、金属性腸音は腸閉塞の診断に重要であるが、さらに呼吸促迫があり、腸音を全く聴取できない場合はより重症と判断できる。直腸指診では癌腫の有無と、指嚢に付着した便の性状・潜血反応をチェックする。
ルーチン検査として検血、検尿、検便(潜血、脂肪滴)、血液生化学、腹部単純Ⅹ線検査を行う。便塗抹鏡検は食物成分(筋線維、澱粉顆粒)、赤血球・白血球の混在の程度、原虫類(赤痢アメーバ、ランブル鞭毛虫)、寄生虫卵などに注意する。糞便の細菌培養は下痢、とくに急性下痢の診断上必須の検査である。大腸内視鏡検査は血性下痢・下血を伴う場合には必須である。まず前処置なしに実施し、できれば全大腸を観察する。そのほか、滲出性下痢で小腸疾患が疑われる場合は小腸造影、小腸内視鏡検査を行う。分泌性下痢で内分泌腫瘍が疑われる場合は血中ホルモンの測定、腹部超音波検査、CT、ERCP、血管造影などが必要となる。
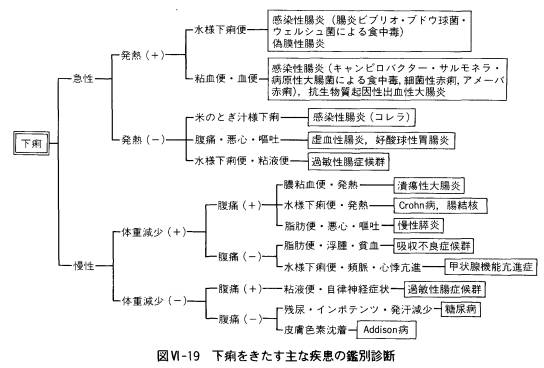
c. 原因疾患と鑑別診断
まず、問診や診察所見から下痢の発生橡序を推測する。その際、下痢の起こりかた、とくに食事摂取や絶食との関係を正しく問診することが大切である。すなわち、絶食によって止まる場合は浸透圧性下痢、絶食後も完全に止まらない場合は滲出性下痢、食事と無関係で絶食後も持続する場合は分泌性下痢を考える。
糞便の性状は下痢の鑑別診断上最も重要である。水様便は感染性腸炎、ホルモン産生腫瘍などによる分泌性下痢のほかに過敏性腸症候群、暴飲暴食、アルコール過飲、寝冷えでも起こる。血性下痢は感染性腸炎(腸チフス菌、キャンピロバクター、サルモネラ、病原大腸菌など)、腸重積、虚血性腸炎、抗生物質起因性大腸炎などによる滲出性下痢で、また粘血便は潰瘍性大腸炎、感染性腸炎などで生じる。脂肪便(悪臭、粥状、粘着性の便)は吸収不良症侯群、慢性膵炎などによる浸透圧性ないし分泌性下痢で起こる。そのほか、イチゴゼリー状便はアメーバ赤痢、米のとぎ汁様下痢はコレラに特徴的とされている。
下痢は発症のしかたによって急性と慢性に大きく分けられる。急性下痢は感染性、薬剤性のものが大部分を占めるのに対し、慢性下痢の原因は非感染性のものが多い。