病気・入院・手術のご案内
| 病名 | 代表的な手術名・検査名 | 入院日数 | 手術日 |
|---|---|---|---|
| 鼠径ヘルニア | 鼠径ヘルニア根治術 | 日帰り(喘息なし) 2泊3日(喘息あり、 または生後半年以下) | 火・金 |
| 腹腔鏡下鼠径ヘルニア根治術 (女児のみ) | 1泊2日 | ||
| 停留精巣 | 精巣固定術 | 2泊3日 | |
| 臍ヘルニア | 臍ヘルニア根治術 | 日帰り~1泊2日 | |
| 包茎など | 根治手術 | 日帰り(喘息なし) 2泊3日(喘息あり) | |
| 副耳 | |||
| 耳瘻 | |||
| 舌小帯短縮 | |||
| 漏斗胸 | 吸引療法 | 外来通院 | |
| Nuss手術 | 10日~2週間前後 | 水曜日 | |
| 膀胱尿管逆流 | Deflux注入療法 | 3日前後 | |
| 膀胱造影・逆流防止術 | 10日前後 | ||
| 肥厚性幽門狭窄症 | 幽門部切開手術 | 1週間前後 | 緊急対応 |
| 急性虫垂炎 | 腹腔鏡下虫垂炎切除術 | 1週間前後 | |
| 腸重積症 | 高圧浣腸 | 翌日退院 | |
| 手術 | 10日前後 | ||
| 消化管異物 | 内視鏡的摘出術 | 2~5日 | |
| 異物誤飲・誤嚥 | |||
| 肛門周囲膿瘍 (乳児痔瘻) | 内服治療 | 外来通院 |
小児外科で治療する病気
新生児領域
妊娠がわかってから期待と不安のなか、ようやく無事生まれてほっとしたのもつかの間、すぐに、赤ちゃんに手術が必要と言われたら・・・?
また、生まれてからしばらくなにもなく過ごしていたけれど、急に体の具合が悪くなってしまったら・・・?ご本人はもちろん、ご家族の不安、悲しみ、苦痛は計り知れないものです。我々はそれを和らげる一助になれるよう、全力をつくします。
新生児とは
世界保健機構(WHO)の規定では生後4週(28生日)までの赤ちゃんのことをいいます。赤ちゃんにとってお母さんのおなかにいた「胎児」の状態から、外にでて「新生児」となり独立した生活に適応することはとても大きな変化です。新生児期は激変した新しい環境に慣れ、その後安定して成長できるようになるための非常に不安定な時期です。またこの時期はお母さんも出産によるダメージを強く受けた状態であり、決して無理をしてはいけない時期です。
このような母子とも大変な時期に万が一手術が必要な病気が見つかった時には、細心の注意を払って治療を進める必要があります。我々小児外科医は、産科や新生児科の先生方と協力し、高度な専門性をもって診療にあたります。
お生まれになった産科クリニックなどの先生からご連絡をいただければ、石川県のみならず北陸3県にわたり、24時間365日いつでもどこでも病院の救急車でお迎えに伺い、当院で詳しく調べて適切な治療法を決定します。
出生前診断の進歩、その重要性
近年、産科の先生方の妊婦健診における診断技術の進歩により、新生児期に手術が必要となる病気が生まれる前に見つかること(出生前診断)が多くなっています。このことは、新生児の治療ができる専門施設での計画的な分娩により、生まれたばかりの病気の赤ちゃんを専門施設に転院するというリスクを回避できます。さらにはその疾患がどれくらいの重症度かを検討し、それに対する出産や出産後の治療の準備が十分でき、スムーズに治療を開始できるという点から、赤ちゃんにできるだけ負担をかけない治療を行うために出生前診断は非常に有用です。
赤ちゃんに麻酔や手術をしても大丈夫?
すべての治療は、その必要性や効果が危険性を上回るときに行われます。新生児は治療をうけてからその後の長い人生を送ることになりますので、より慎重に手術適応を判断する必要があります。我々は症例毎にあわせて適切な治療法を選択し、必要時には麻酔科専門医によるできる限り安全に配慮した麻酔管理のもと、できるだけ赤ちゃんに負担をかけない手術を行えるようスタッフの総力を挙げて尽力します。
対象となる病気
この時期に判明する病気は、そのほとんどが生まれつきか、お母さんのおなかの中で成長している最中に起こったものです。代表的な疾患の一例として以下の病気が挙げられます。
▽ 食べ物の通り道(口から肛門までの消化管)の病気
うまれつき途中でつまっている(食道閉鎖、十二指腸閉鎖、小腸閉鎖など)
生まれつき腸がどこかでつまっていることで、そこより肛門側に腸の内容を送りだせず、腸閉塞となる病気です。これらでは何度も吐く、おなかが張って膨満するなどの症状がみられます。診断がつき次第早急に手術が必要となります。近年では出生前に診断がつくことも少なくありません。
腸が形成されているが、うまく機能しない(Hirschsprung病、中腸軸捻転など)
上記の消化管閉鎖とは異なり、腸は物理的につまっていないものの、正しく腸が縮んだり伸びたりする運動(蠕動)ができない(Hirschsprung病)、またおなかの中での腸の配置が生まれつき異常なため、腸がへしゃげたりねじれたりして内容が流れない(腸回転異常、中腸軸捻転)ために、腸の内容物を肛門にむけて送り出せず腸閉塞となる病気があります。これらでも何度も吐く、おなかが膨満する、便が出ないといった症状がみられますが、お生まれになった病院から退院後に症状がはっきりしてくることもあります。症例によっては一刻もはやく診断し、手術をする必要があるものもありますので、これらの症状にお気づきの際は迷わず病院を受診してください。
お尻の穴(肛門)が開いていない(直腸肛門奇形、鎖肛)
約5000出生に1人の頻度で生まれつき肛門がうまく形成されずに生まれてくる赤ちゃんがいます。通常、胎児は排便しないため、ほとんどの場合出生後にお尻をみて初めて気付かれます。
一口に肛門が形成されていないといっても、肛門部が皮膚一枚でおおわれているだけの症例もあれば、本来肛門として皮膚につながるべき直腸が膀胱につながっている症例など、様々な形態があります。
いうまでもなく、肛門というのは普段便が漏れないようにしっかり締まり、必要時ガスもだせて、便秘にならないようちゃんと排便もできるという、非常に重要な働きをもつ器官です。この病気の治療の最終目的は、正しく機能する肛門を手術で形成することですので、それぞれの症例毎に詳しく検査し、最適な治療法を決定する必要があります。
またこの病気では心臓、脊椎、腎臓や尿路系などに合併奇形を伴うことがあり、併せて注意が必要です。
▽ 呼吸をするための機構(気管、肺、胸郭、横隔膜など)や腹壁の病気
横隔膜にうまれつき穴があいている(横隔膜ヘルニア)
胸とお腹を分け、呼吸をするための筋肉の膜を横隔膜といいますが、生まれつきここに穴が開いている病気があります。本疾患では本来お腹の中にあるべき胃や腸などが胸に脱出し、そこで形成されるべき肺や心臓が圧迫されてうまく形成されないという、大変重篤な状態となります。本疾患は我々小児外科の他、産科、麻酔科、新生児科、小児循環器科といった幅広い分野の専門的な治療が必要になるため、出生前に診断し、十分な準備を整えたうえで計画的に分娩することが望まれます。
呼吸時の空気の通り道の異常(気管狭窄、肺の先天疾患など)
呼吸時の空気の通り道(気道)や肺の異常で呼吸がうまくできないことがあります。それぞれの原因をしらべ、必要な治療を行います。
生まれつきお臍やおなかの筋肉や皮膚がうまく形成されない(腹壁異常)
おなかの筋肉などの壁となる構造(腹壁)が生まれつき形成されず、腸や肝臓などがおなかの外に飛び出した状態となる病気があります(臍帯ヘルニア、腹壁破裂)。これらも多くが出生前に診断され、十分な準備を整えたうえで計画的に分娩することが望まれます。
ここに挙げた疾患の他にも、さまざまな新生児外科疾患の治療にあたっております。
上にも記載しましたが、新生児の外科疾患が疑われる際には、産科入院中でしたらご連絡をいただけましたら病院の救急車でお迎えに伺い、当院で詳しい検査の上、適切な治療をおこないます。またご自宅におられる場合は、専属のスタッフが24時間常駐しておりますので、どうぞお気軽に当院外来または救急外来に連絡あるいは受診してください。
治療に当たり、ご家族には術前、術後にできるだけ丁寧なご説明を行い、十分ご理解とご同意をいただいたうえで行います。また出生前診断が得られ、当院で計画的に分娩を行われるお母さんとお父さんには出生前にお子様が入院されるNICUの見学をしていただき、少しでも術前の不安を和らげられるよう努めております。
呼吸器、頸部領域
・先天性嚢胞肺疾患・漏斗胸・横隔膜ヘルニア・胃食道逆流症(食道裂孔ヘルニア)・横隔膜挙上症・正中頚嚢腫・側頸嚢胞・梨状窩瘻 ・気道異物
乳幼児は口に入るものは何でも口に入れてしまいます。特に不慮の事故にもつながる恐れがあり、保護者の方には十分に気を付けていただくことが必要です。不慮の事故は家庭内で起こることが多く、その中に気道異物や異物の誤飲による窒息などがあります。
当科ではこれら気道異物・異物の誤飲について24時間対応・治療を行っております。
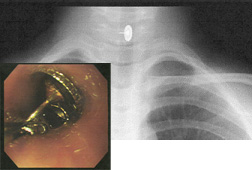
気道異物
| 概念 | 口に入れたものが食道ではなく、気管に入り込んでしまい、様々な呼吸障害を起こす場合があります。 |
|---|---|
| 症状 | 無症状の場合もありますが、咳、喘鳴、呼吸苦などの呼吸器症状がみられます。異物の状態により、喘息発作、恐ろしいものとして、窒息による低酸素脳症や命の危険に関わる場合もあります。 |
| 異物の種類 | 最も多いものはピーナッツ(豆類)の誤嚥です。他にはビーズ類、コイルバネ、歯などです。 |
| 治療 | 全身麻酔をかけて、気管支鏡で取り除く手術となります。 |
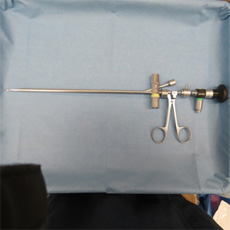
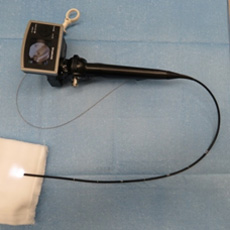
教室で用いている気道異物摘出用気管支鏡(硬性鏡と軟性鏡)
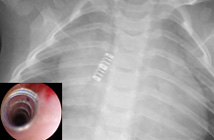
気道異物のいろいろ
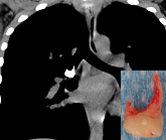
消化器領域
・食道狭窄・胃軸捻転症・消化管異物・肥厚性幽門狭窄症・胆道閉鎖症・先天性胆道拡張症・腸重積症・メッケル憩室・消化管重複症・急性虫垂炎・ヒルシュスプルング病・結腸ポリープ・卵黄腸管遺残症・肛門周囲膿瘍・便秘
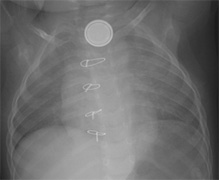
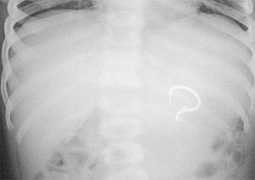
消化管異物
| 概念 | 食べ物でないものを口に入れて飲み込んでしまい、食道に引っかかったり、胃・腸に入っていった状態です。 |
|---|---|
| 症状 | 無症状の場合もありますが、喉の違和感・喘鳴・咳などの症状を起こす場合があります。 |
| 異物の種類 | 最も多いのは硬貨(ゲームのコイン)です。他には、ボタン型電池、碁石、ミニカーなどのおもちゃ、画鋲、ヘアピン、ピアス、磁石、固形洗剤類、などです。 ★特に食道異物で最も危険なものにリチウム電池があります。他のボタン電池と比べて大きいため、食道に引っ掛かりやすく、通電によって数十分で食道粘膜の損傷が始まります。食道と気管に穴が開いたり、血管に穴が開き、命の危険にかかわることがあります。 |
| 治療 | 消化管で、飲み込んだものが食道を通過して胃の中に落ちたものは自然に便と一緒に排泄されます。しかし、針のように先端の鋭いものや複数の磁石などは胃や腸に穴を開けてしまい(消化管穿孔)、緊急開腹手術が必要となる場合があります。このような危険がある場合は直ちに異物の除去が望ましいです。また、食道に引っかかったものもできるだけ速やかに除去するのが望ましいです。 |
消化管異物のいろいろ
急性虫垂炎
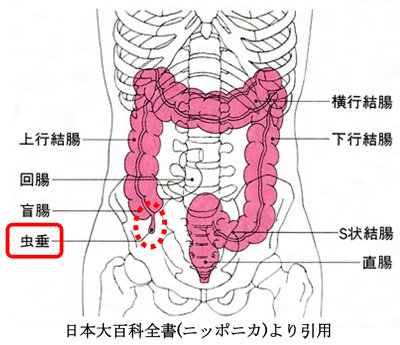
緊急に外科的などの処置を行わないと重篤になってくる急性腹症と呼ばれる病気が色々あります。年齢によって急性腹症を起こしやすい病気が異なってますので,その鑑別が重要です。その中で7—15歳の年長児に多くみられるのが急性虫垂炎です。
小児では病状の進行が早く,穿孔に至る症例が多いため,迅速な診断と治療が必要になってきます。しかし、腹部所見などから簡単に診断ができないこともあります。診断が世間的にはいわゆる『盲腸』で入院と言うと1週間程度で退院する軽い病気と思われがちです。穿孔をおこす前に適切な手術が行われれば,ほとんどの症例が順調に経過して退院となりますが,穿孔例(虫垂が破裂すること)では腹腔内遺残膿瘍(お腹の中に膿が残ること)などの術後合併症の頻度は依然高く,入院が長引く原因となります。そのためにも穿孔する前に診断することが重要になってきます。
原因
虫垂炎になる、原因と経過について説明しましょう。
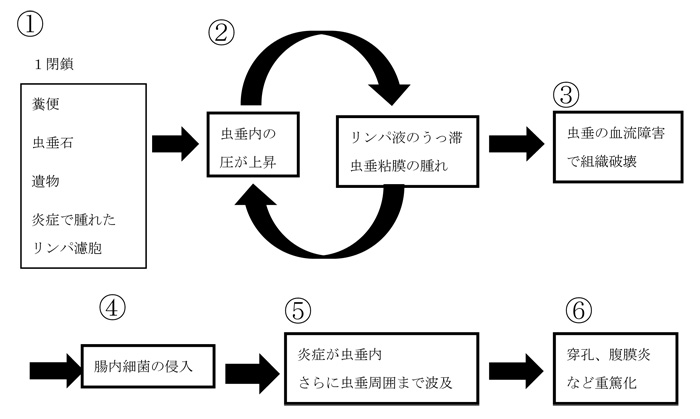
①虫垂が便やリンパ濾胞(虫垂にあるリンパ球の塊)などによって内腔が詰まってしまうと、②虫垂内の圧が高まり、虫垂内のリンパ液のうっ滞して虫垂が腫れます。それがさらに圧を上昇させ、やがて③虫垂の血流が悪くなり、必要な酸素がまかなえずに虫垂組織が破壊されて炎症をきたします。そこへ④腸内細菌が侵入すると、⑤炎症は虫垂内からやがて虫垂周囲まで広がり、⑥穿孔や腹膜炎などの重篤な経過に至ります。
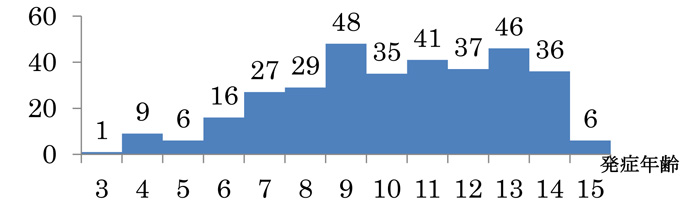
年齢分布
18歳以下での発症が全体の3分の1を占めています。
発症のピークは11~12歳と言われています。
当科では過去10年間のうち、15歳以下では336例の症例を経験しました。
症状
発症初期には上腹部痛と嘔吐などがいかにも急性胃腸炎と思われる症状であらわれることが少なからずあります。それで急性胃腸炎と診断されて,その後、急性虫垂炎の右下腹部痛を呈して診断されるという症例は多くあります。そのため医師側は,常に急性虫垂炎を念頭に置きながら診察していく必要があります。
典型的な腹痛時の様子
右下腹部痛のため,歩く時、腰をかがめて右側のおなかを押さえながら苦しそうに歩きます。
寝ている時には、上に向いて寝ることが出来ず,背を丸くして横になろうとします。
腹痛の程度は様々ですが,年長児では心窩部(胃の周囲)あるいはへそ周囲より始まり,徐々に右下腹部へと限局するのが典型的です。しかし、始めから右下腹部痛からはじまるものや,下腹部や臍周囲に限局した疼痛を訴えるものなど様々で,特に年少児では典型的な症状が少なく診断が難しいことが多くあります。特に5歳以下の症例は稀で,穿孔によって症状が重篤になってはじめて診断されることが多くあります。
消化器症状として食欲不振,嘔気嘔吐などがあります。発熱も出現しますが、通常37度台の熱で、穿孔しないと38度を超えることはほとんどありません。そのため、38度を超えているのに腹膜炎の所見がない場合には、他の病気を考える必要があります。
診断方法
急性虫垂炎の診断で重要な所見となるのは,腹部触診での圧痛所見(お腹を押して痛みがないか)です。右下腹部に圧痛を生じる病気はいろいろあり,その鑑別は決して容易ではありません。血液検査,腹部レントゲン撮影,腹部超音波検査などを行い,診断していきますが,それでも診断が容易でない症例では,入院していただき,腹痛の経過をみていくことが,急性虫垂炎を見落とさず,穿孔する前に診断するための重要な手段となります。
治療
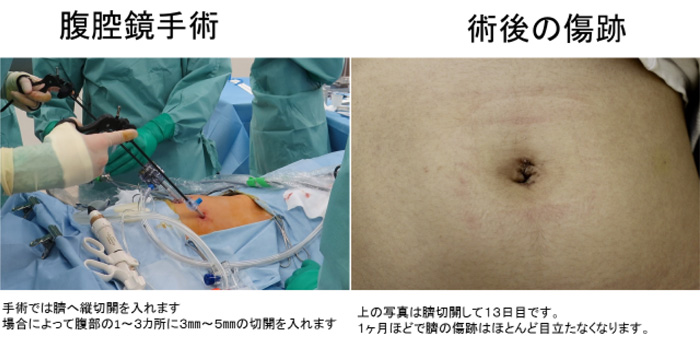
われわれの教室では,ほとんどの症例で腹腔鏡下虫垂切除術を選択しております。腹腔鏡手術は美容的にも優れ,低侵襲性です。腹腔鏡を用いることにより,虫垂を直接観察でき,虫垂の炎症の程度,周囲との癒着の状態を観察しながら手術を進めることが出来ます。この点から,私たちは,穿孔して,程度のひどい虫垂炎ほど腹腔鏡下手術の利点を生かすことが出来,術後の経過が,開腹術より良好と考えています。
手術後から退院までの流れ
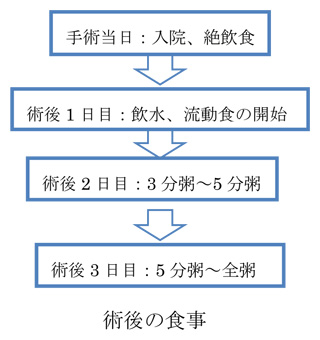 穿孔や腹膜炎、腹腔内膿瘍のない虫垂炎では、下のような流れとなります。
穿孔や腹膜炎、腹腔内膿瘍のない虫垂炎では、下のような流れとなります。重症でなければ、3~5日ほどで退院可能です。
状態に応じた最適な治療を行い、安心して退院できるように努めております。
胆道閉鎖症
胆道閉鎖症とは、原因は不明ですが、赤ちゃんが出生する前後にかかる病気と考えられています。肝臓でつくる胆汁という消化液を十二指腸へ流すための通り道である胆管が、閉塞、破壊または消失するために、肝臓から腸へ胆汁を出せない病気です。生まれてくる子どものうち約1万人に1人がかかる稀な病気で、女の子の方が男の子の2倍多く発生します。
症状
胆道閉鎖症の主な症状は生後14日経過しても続いている黄疸(皮膚や目の白目の部分の黄染)、便色の異常(薄い黄色からクリーム色:母子手帳の便カラーカードを参照)が見られます。
胆汁は脂肪の消化吸収に働きますが、胆道閉鎖症の子どもは胆汁が腸管に出ないために食物中の脂肪に溶けて一緒に吸収されるビタミンKが吸収されにくくなります。ビタミンKは血液の凝固を助ける働きがあり、これが不足すると出血しやすくなります。これにより脳、胃や腸といった消化管から出血を起こすことがあり、とくに脳で出血すると脳性麻痺の原因となります。
検査・診断
検査は血液検査、腹部超音波検査、十二指腸液検査、胆道シンチグラフィ検査などを必要に応じて組み合わせ実施します。これらの結果から胆道閉鎖症を否定できない場合には、開腹手術を行い、直接、胆道閉鎖の有無を確認します。
治療
手術法は胆道の閉塞部分を取り除いて胆汁の流出をはかる方法と肝臓自体を取り替える肝移植術があります。
当病院ではまず胆道の閉塞部分を取り除く手術を行っています。
胆道閉鎖には様々なタイプがあり、肝臓から胆汁の出口となっている胆管(肝管)が十分に開いている場合は、これと腸管とを吻合する手術(肝管腸吻合術)を行います。しかし、多くの場合は肝臓からの出口で胆管が既に閉塞しているので、肝臓の外の胆管を全て取り除き、肝臓側の断端を腸管で被うように、肝臓そのものと腸管とを吻合する手術(肝門部腸吻合術)を行います。
手術後は胆汁の流出をよくする薬(利胆剤)、細菌感染を予防する薬(抗生剤)による治療を行います。
治療後でも、長い期間にわたって気をつけなければならない合併症として、上行性胆管炎があります。発熱や黄疸の出現、増悪、便色の異常などが見られ、抗生剤等で治療する必要があります。その他にも門脈圧亢進症とそれに伴う食道静脈瘤、肝肺症候群などがあります。手術後も黄疸がなくならない場合や感染等を繰り返すと肝臓が徐々に硬くなっていき、やがて肝硬変となり、さらに肝不全に進みます。このような場合は腹水がたまったり栄養状態が悪くなって成長できなくなったりしますので、肝移植が必要となります。
外来受診
退院後も定期的な外来通院が必要です。内服薬による黄疸と感染の予防、1〜3ヵ月ごとの血液検査を行っています。また年1回程度の頻度で入院しての検査を行っています。各種画像検査や2〜3歳ごろからは全身麻酔下での上部消化管内視鏡検査を行い食道静脈瘤の有無の確認や治療を行います。
当院では京都大学病院と連携し、肝移植外来として月1から2回(主に第3水曜日)京都大学の先生に外来診察をお願いし、胆道閉鎖症術後の患児だけでなく、肝移植後の患者さんもフォローしています。
泌尿・生殖器領域
・水腎症(腎盂尿管移行部通過障害)・水腎水尿管症・嚢胞性腎疾患・尿管瘤・膀胱尿管逆流症・尿道下裂・後部尿道弁・包茎・停留精巣・遊走精巣(移動精巣)・精巣捻転症
停留精巣
精巣(玉)が陰嚢(袋)のなかにない状態を言います。両側または片側の場合があります。多くは鼠径部という陰嚢の上の腹壁にあることが多いのですが、場合によっては腹腔内にあることもあります。鼠径部にあって、用手的に引っ張って簡単に陰嚢内には降ろすことができず、降りても緊張がかかり、手を離すと直ぐに、元の鼠径部に上ってしまいます。
移動精巣(遊走精巣)
陰嚢内にあったりなかったりする精巣を移動精巣(遊走精巣)と言います。停留精巣と異なり、その多くは用手的に容易に陰嚢底部に下すことができ、手を離しても直ぐには上がったりしません。しかし実際には停留精巣との区別は、そう簡単なものではありません。緊張している場合や泣いている時は精巣が挙上していることがあります。入浴時など力の入っていない時に確認してみてください。
移動精巣の多くは手術が必要ではありませんが、成長とともに挙上してしまうことが時にあるので、陰嚢底部にしっかり下降するまで注意深く経過を見る必要があります。
【いつ受診すれば良い?】
精巣は生後6か月を過ぎると陰嚢内への自然下降はほとんど見られなくなります。鼠径部と陰嚢内では2〜3度温度差があると言われています。この温度差が精巣に影響を及ぼす重要な要因の一つと考えられており、1歳までに治療が行われないと悪性化や精子の成熟度(妊娠しやすさ)に影響すると言われています。1歳までの手術を行うために、早めの受診をお勧めします。
【当科での治療】
手術は2泊3日で行います。手術は鼠径部を切開し、精巣を一旦引き出し、精索(血管と精管の束)を可能なかぎり伸ばして、陰嚢の底部に引き降ろし、固定します。術後は経過を見ながら精巣の大きさや成熟度を確認していきます。少なくとも小学校高学年〜中学生くらいまで経過をみて、発育の状態をチェックしていきます。
病気について詳しくお知りになりたい方は小児外科学会のHPをご覧ください。
固形腫瘍
・神経芽腫・Wilms腫瘍・肝悪性腫瘍・奇形腫群腫瘍・横紋筋肉腫・良性腫瘤・リンパ管腫・血管腫
腹壁・臍・鼠径部
・臍ヘルニア・尿膜管遺残・鼠径ヘルニア,水瘤
鼠径ヘルニア
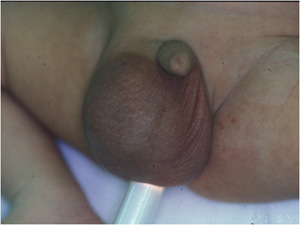
鼠径ヘルニアは、小児外科で扱う病気の中で最もよくみられる病気で、ほとんどが外鼠径ヘルニアといわれるものです。発生率は小児の1~5%とされ、男児の方が女児に比べてやや多く、右側の方が左側よりもやや多いとされていますが、左右両方に出現していることもあります。
原因
赤ちゃんがおなかの中にいる頃、腹膜の一部が足の付け根に沿って突起を出します。この突起が生まれる前~生まれた後8か月頃にかけて閉じるべきものが、閉じずに袋として残ってしまうことが原因です。
症状
空いている袋におなかの内容物が入り込むため、足の付け根[鼠径部]が膨らみます。特に泣いているときや立っているときの腹圧がかかる状況で出現しやすいです。腹圧がかからない状況では、入り込んだおなかの内容物は自然とおなかの中に戻ることが多いです。最もよく出るのが腸管であるため、俗に脱腸と呼ばれています。
注意すべき症状として、袋の中に入り込んだおなかの内容物が戻らなくなってしまった時[嵌頓(かんとん)]に出現する、不機嫌、痛み、膨らみの硬さ、嘔吐などがあります。このような状況では、入り込んだ腸管などの血行が悪くなっているため、緊急で処置や手術が必要になります。
自然に治ることはありませんので、治すためには手術が必要です。嵌頓を予防するために、鼠径ヘルニアの診断が確定すれば時期を問わずに早めに手術することをおすすめします。ただ、全身麻酔による手術が必要であり安全に管理をするために、体調のよいときを選んで手術の予定を組みます。
手術の方法は、①鼠径部切開法と②腹腔鏡下ヘルニア修復術の2種類があります。いずれも袋の出入り口を糸で閉じる手術になり、手術時間は同じ程度です。①は日帰り手術にて行うことが多いです。②は当科では女児にしか施行しておりませんが、1泊2日で行うことが多いです。また②では、おなかの中を確認して左右両方に空いている袋が確認できれば、両方とも手術してくることができます。
生後6か月未満の赤ちゃんや、喘息をお持ちのお子さんなどの場合は、安全に管理をするために、2泊3日の入院をお願いしています。
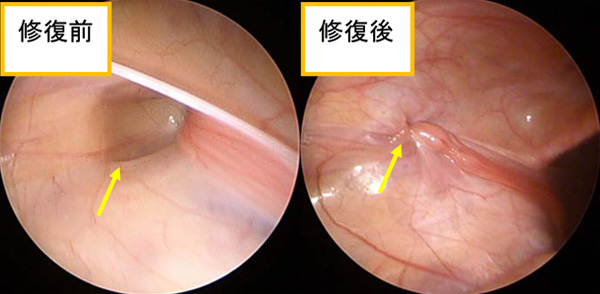
治療
自然に治ることはありませんので、治すためには手術が必要です。嵌頓を予防するために、鼠径ヘルニアの診断が確定すれば時期を問わずに早めに手術することをおすすめします。ただ、全身麻酔による手術が必要であり安全に管理をするために、体調のよいときを選んで手術の予定を組みます。
手術の方法は、①鼠径部切開法と②腹腔鏡下ヘルニア修復術の2種類があります。いずれも袋の出入り口を糸で閉じる手術になり、手術時間は同じ程度です。①は日帰り手術にて行うことが多いです。②は当科では女児にしか施行しておりませんが、1泊2日で行うことが多いです。また②では、おなかの中を確認して左右両方に空いている袋が確認できれば、両方とも手術してくることができます。
生後6か月未満の赤ちゃんや、喘息をお持ちのお子さんなどの場合は、安全に管理をするために、2泊3日の入院をお願いしています。
外傷
| 日帰り | 鼠径ヘルニア(従来の方法)、陰嚢水腫、臍ヘルニア、副耳など |
|---|---|
| 1泊2日 | 鼠径ヘルニア(腹腔鏡手術) |
| 2泊3日 | 停留精巣、耳瘻、日帰りの疾患でも喘息のある患児 |
受診から入院までの流れ
鼠径ヘルニア、臍ヘルニア、耳瘻、副耳、停留精巣などの小手術は日帰り手術、1泊2日、2泊3日で手術を行っています(喘息のある患児はすべて2泊3日になります)。
手術は全身麻酔下で行いますので、そのために血液検査、尿検査、胸部レントゲン、心電図などが必要になります。手術の1か月以内のデータが必要です。受診日に決めた手術日が1か月以内でしたら、その日に全ての術前検査を行っていただくことができます。入院日まで再度受診していただくことはなく、次の受診は入院日となります。
小児、特に乳幼児は発熱が生じることが時々あります。その時には、小児外科外来や時間外であれば時間外受付に連絡ください。
万が一発熱等で手術が延期になった場合でも1か月以内の手術が可能であれば再検査せずに手術を行うことができます。
【受診の流れ】
小児外科 診察
1か月以内の手術が可能な場合(当日)
・採血、検尿
・レントゲン
・心電図
・麻酔科 受診
入院当日
(小児病棟 新館4階東)
日帰り手術であれば、検査日に入院手続きを行っていただき、手術承諾書もお渡しいたします。
詳しくは小児外科外来までお問い合わせください。
電話番号 076-286-3511 内線 4153, 4154