腎臓移植とは?
末期腎不全の治療の1つで、病気により失った腎臓の機能を提供された健康な腎臓で補う治療法です。現在では、末期腎臓病(腎不全)の唯一の根治的治療法であるともいえます。腎臓移植後には、ほとんど正常に近い腎機能を得ることができます。しかも他の末期腎不全の治療法である血液透析や腹膜透析では修復できない老廃物の調節やホルモン分泌など、すべての腎臓機能の補修が可能です。そのため食事の制限、生活の制限、精神的苦痛などのあらゆる面で開放され、女性では妊娠・出産も可能となり、小児ではほぼ正常に近い発育が期待できます。ただし提供された腎臓と長くつきあうためには、生涯にわたる免疫抑制剤の服用が必要となります。一般的に腎臓を提供する患者さんはドナー、腎臓をいただく患者さんをレシピエントと呼びます。
腎不全とは?
腎不全とは、腎臓の働きが落ちて体にたまる不要な物質を十分に排泄できない状態です。腎臓の主な働きは老廃物の排泄、水分の調節、電解質のバランス調節、ホルモン分泌などです。ある程度末期になるまでむくみ、高血圧、血尿以外は無症状に経過し、ある日突然尿毒症の症状に見舞われることも少なくありません。尿毒症は体外に排泄できなかった老廃物が影響して、頭痛、意識障害を始め、むくみ、呼吸困難、貧血、嘔吐、出血、痒みなどの症状が、体のいたる所に発現します。
生体腎移植と献腎(死体)腎移植とは?
腎臓移植は、提供がなければ行うことができない医療です。腎臓の提供には、健康な近親者の2つある腎臓の1つを提供していただく「生体腎移植」と、心臓停止による死後あるいは脳死が確認された方から2つの腎臓を2人の患者さんに提供していただく「献腎移植」があります。
生体腎移植は血縁者間、たとえば親子、兄弟(姉妹)、祖父(母)から孫への提供が多く行われています。最近では夫婦、従兄弟間での腎臓の提供も可能です。我が国では友人知人からの提供は行われていません。
献腎移植の場合は死後、善意により提供された2つの腎臓が厚生労働省の厚生科学審議会の臓器移植委員会で決められた基準に基づいて、腎臓移植を受ける患者さんが決定されます。
当科では生体腎移植248件、献腎移植術64件の実績があります。(2016年10月現在)
腎臓移植ってどんな手術?
腎臓移植の手術は、提供された腎臓を本来の位置とは異なる下腹部の右ないし左の位置に移植します(例:ドナーの左の腎臓を摘出して、レシピエントの右下腹部に移植します)。下腹部は、尿を排泄するための膀胱に近く、また腎臓を収納するスペースや体の表面からも近いこと、将来的に管理がしやすいという点から選択されています。もとの腎臓は、一般的には摘出することなくそのままにします。血管はドナーの腎動脈をレシピエントの内腸骨動脈に端々吻合、ドナーの腎静脈を外腸骨静脈に端側吻合します。ドナーの尿管は膀胱の内側から縫い付けます。
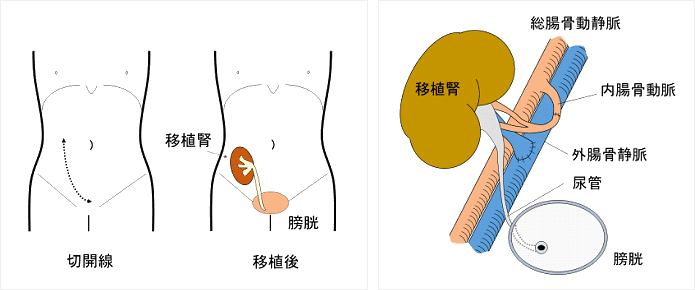
図)腎移植の実際
腎移植の現状
日本では約30万人以上の患者さんが、腎不全のため透析治療を受けています。その数は毎年1万人のペースで増加し、これらの方々は透析治療のため仕事上・生活上の制約を受け、小児では成長発育に支障を来し、女性では妊娠・出産が困難なため子供を作れないなど、さまざまな合併症で苦しんでおられる患者さんも少なくありません。残念ながらこのうち毎年1500人前後の患者さんしか腎臓移植を受けられないのが現状です。そのうち約20%が献腎移植で、残る80%は健康な方から善意で提供していただく生体腎移植です。腎臓移植を希望される患者さんの数と実際に提供される腎臓の差は年々開いています。
費用は?
腎臓移植手術および移植のための腎摘出術は健康保険で認められています。更正医療、心身障害者医療費助成制度、また小児では育成医療、小児慢性疾患を申請すれば、自己負担もカバーされます。腎臓提供にかかるすべての医療費は、腎臓移植を受ける患者さんの医療費として請求されるため、提供者にはほとんど費用の負担はありません。